Je leven met medicijnen makkelijker maken
Leven met een chronische aandoening vraagt al om genoeg aanpassingen. Wil jij ook je leven met medicijnen makkelijker maken? Wij helpen je graag op weg, met onze handige medicijn-app én onze online apotheek.
of

Hallo, wij zijn MedApp, de slimme apotheek
MedApp is dé online apotheek van Nederland. We leveren niet alleen gratis al je medicijnen bij je thuis, we helpen je ook met het goed innemen van deze medicijnen. Met onze handige app, slimme oplossingen én een geweldige service. Zo maken we je leven met medicijnen makkelijker.
Supermakkelijk, de MedApp apotheek regelt alles!
Wij zorgen ervoor dat jij ondanks je chronische aandoening, meer tijd en energie overhoudt voor de dingen die er écht toe doen
- Nooit meer in de rij staan
- Wij regelen al je (herhaal)recepten
- Persoonlijk contact en altijd bereikbaar
- Vergeet nooit meer je medicijnen in te nemen
- Inzicht in je medicijnvoorraad
- Grip op je medicijngebruik dankzij het medisch dagboek
- Ook met spoed én in de avond
- Volg al je medicijnleveringen via de app
- Wij houden rekening met jouw merkvoorkeur
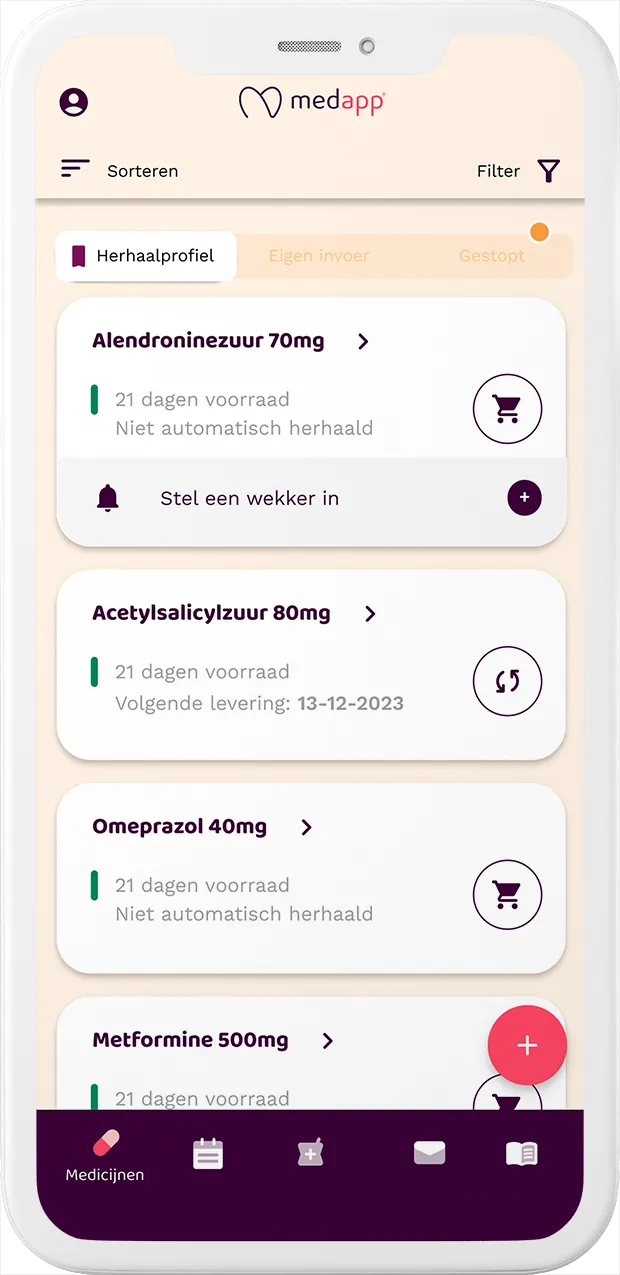
Onze gratis app regelt alles
rondom je medicatie
Dankzij de app vergeet je nooit meer je medicijnen, heb je altijd een actuele medicijnvoorraad en weet je precies hoe goed je jouw medicijnen inneemt.
of

De slimme apotheek
Wij zijn net zo veilig en persoonlijk als de apotheek bij jou om de hoek, maar dan modern

MedApp is een unieke combinatie van een online apotheek en een tech-bedrijf. We bieden slimme technische oplossingen voor mensen met een chronische aandoening. Zo gaan we verder dan een normale apotheek en kunnen we je beter helpen en adviseren bij je medicijngebruik.
Persoonlijk advies
Via telefoon, e-mail en onze app bieden we persoonlijke service en advies.
Slimme oplossingen
Met slimme en technische oplossingen kunnen we mensen beter helpen.
Gratis thuisbezorgd
Snelle thuislevering, zodat je nooit meer in de rij hoeft te staan bij de apotheek.
Tijdsbesparing
Wij regelen alles rondom je medicijnen, dat scheelt jou veel tijd en moeite.
Klanten over hun ervaring
met MedApp
Wat vertellen onze klanten over onze diensten?
We vinden het belangrijk om aan onze klanten te vragen hoe ze MedApp ervaren. Wat is hun achtergrondverhaal? Waarom zijn ze bij MedApp uitgekomen en hoe helpen we ze bij alles rondom hun medicijnen?
Je leest het in de verhalen van onze klanten.

"Met MedApp als mijn apotheek hoef ik me niet meer druk te maken over herhaalrecepten"

"Nu kan ik dit allemaal terugvinden in de app van MedApp. Daar heb je echt alles bij de hand"
Liset
Alle verzekeraars werken met ons
MedApp werkt samen met alle zorgverzekeraars in Nederland.
Wij zijn zelfs voorkeursapotheek van VGZ en a.s.r.


Ervaar onze service
nu snel zelf
Wil je ook je leven met medicijnen makkelijker maken? Wij kunnen je helpen.







